Was passiert bei einer atopischen Dermatitis?
In den meisten Fällen der atopischen Dermatitis des Hundes (CAD) bildet der Organismus nach vorheriger Sensibilisierung Antikörper vom Typ IgE (Immunglobulin E) gegen normale und harmlose Stoffe in der Luft, Antigene genannt, beispielsweise gegen Pollen, Hausstaubmilben, Hautschuppen von Katzen etc. Die produzierten IgE-Antikörper sind Antigen-spezifisch.
Diese Antikörper werden von bestimmten Blutzellen (Plasmazellen, einer Untergruppe der weißen Blutkörperchen) produziert und zirkulieren zunächst im Blut. Sie verlassen die Blutbahn aber relativ schnell und binden an die Oberfläche von Zellen im Gewebe, die entsprechende Bindungsstellen an ihrer Oberfläche tragen. Dies sind vor allem die Mastzellen in der Haut. Diese erste Phase, die sogenannte Sensibilisierungsphase, verläuft völlig unbemerkt, das Tier zeigt keinerlei Symptome.
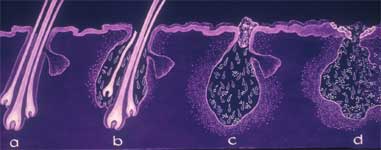
Dringt das passende Allergen dann durch die Haut ein, bindet es an die Antikörper auf der Zelloberfläche und vernetzt diese, was zur Freisetzung zahlreicher Inhaltsstoffe (Mediatoren) führt, die Entzündungen und Juckreiz hervorrufen. Dabei bietet die veränderte Haut ideale Lebensbedingungen für Bakterien und Hefepilze, die ihrerseits durch die geschädigte und durch den Juckreiz zusätzlich traumatisierte Haut leicht eindringen können und Entzündung und Gewebeschädigung weiter verstärken.
Die entzündlichen Veränderungen schaukeln sich weiter hoch und werden durch Kratzen, Lecken, Beißen etc. des Patienten noch verstärkt. Die Barrierefunktion der Haut ist massiv geschädigt, Allergene und Keime können immer leichter eindringen.
Je mehr Allergene eindringen, desto eher können auch Sensibilisierungen und letztlich Allergien gegen zusätzliche Allergene entstehen. Bei vielen Hunden beginnt die Erkrankung saisonal (gegen Pollenallergene) und wird allmählich ganzjährig, weil nicht-saisonale Allergene wie Hausstaubmilben oder Schimmelpilze hinzukommen.
Zusätzlich zur Allergie vom Typ I mit der Produktion Allergen-spezifischer IgE trägt bei den Patienten mit CAD ein Defekt in der Barrierefunktion der Haut maßgeblich zu den Problemen bei: Tiere mit CAD haben eine reduzierte Barrierefunktion der Haut: nach dem sogenannten Steine-Mörtel-Modell ist die Epidermis aufgebaut wie eine Mauer, bei der die Keratinozyten die Steine und die Interzellularsubstanz den Mörtel bilden. Bei Hunden mit CAD ist der Mörtel sowohl in der Menge als auch in der Qualität reduziert, so dass Allergene ebenso wie Bakterien und/oder Hefepilze diese defekte "Mauer" sehr viel leichter penetrieren können und entsprechende Reaktionen auslösen.
Wird die Erkrankung vererbt?
Nach heutigem Wissensstand wird die Anlage, eine atopische Dermatitis zu entwickeln, vererbt. Dies heißt aber nicht, dass das Tier auch zwangsläufig klinisch erkranken wird!
Erst wenn Umweltfaktoren dazukommen, die die Entwicklung der Erkrankung fördern, kommt es zur klinischen Erkrankung.
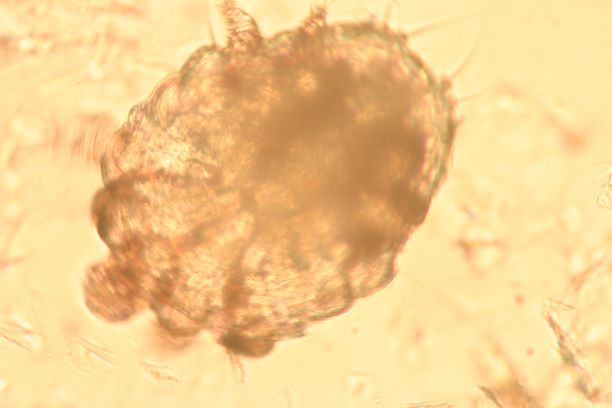
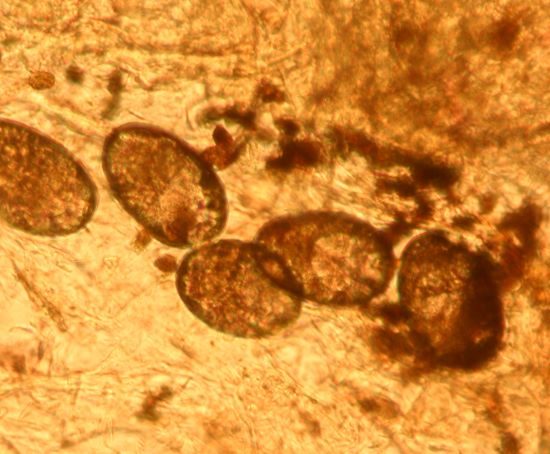
Zu derartigen Faktoren zählen beispielsweise Haltungsbedingungen, Futterzusammensetzung, Hausstaubmilben in der Umgebung, Tabakrauch, evtl. auch Umweltverschmutzung, andere Erkrankungen wie Flöhe/Flohbefall, Ektoparasiten wie Sarcoptesmilben, Darmparasiten etc. etc.
Was ist IgE und was bedeutet ein erhöhter IgE-Spiegel im Blut?>
IgE ist Teil des sogenannten humoralen Immunsystems. Es wird wie bereits erwähnt von Plasmazellen, einer Untergruppe der weißen Blutkörperchen, produziert.
Die Produktion wird von einer Vielzahl von Faktoren beeinflusst. Es existiert auch nicht nur eine Art des IgE beim Hund, sondern verschiedene Untertypen.
Die Höhe des Gesamt-IgE-Spiegels ist genetisch festgelegt und unterliegt einer großen Schwankungsbreite. Eine Messung des Gesamt-IgE-Spiegels ist also nicht geeignet, Tiere mit CAD zu ermitteln oder das Risiko, eine CAD zu entwickeln, abzuschätzen.
Zu einer vermehrten Produktion von IgE können v.a. Parasiten (im Darmbereich, auf der Haut etc.) beitragen, ebenso Bakterien, Hefepilze etc.
Insbesondere bei älteren "Blut-Allergietests" kam es zu falsch-positiven Reaktion bei Patienten mit einem hohen (unspezifischen) Gesamt-IgE-Spiegel, auch wenn in den Tests ausschließlich allergenspezifisches IgE gemessen werden sollte. Bei den heute gebräuchlichen Testverfahren, insbesondere bei dem sogenannten Fc Epsilon-Rezeptor-Test, ist dieses Risiko gering.
Der Nachweis von Allergen-spezifischem IgE bedeutet nicht, dass das Tier auch gegen diese Substanz allergisch ist!
Er sagt lediglich, dass der Organismus bereits Kontakt mit dieser Substanz hatte - beispielsweise haben mehr als 90% aller Hunde positiven IgE-Nachweis von Hausstaubmilben, nur ein geringer Prozentsatz hat aber eine Hausstaubmilben-Allergie. Das positive Testergebnis besagt lediglich, dass die Hunde bereits mit Hausstaubmilben in Kontakt kamen, also im Haus wohnen (außerhalb des Hauses kommen diese Milben nicht vor).
Auch bei einer CAD korreliert die Höhe des gemessenen Allergen-spezifischen IgEs nicht mit dem Schweregrad der Allergie und ihrer Symptome.
Welche Tiere erkranken häufiger an CAD?
Je nach Untersuchungsort und lokalem Genpool (USA, Skandinavien, England, Frankreich, Deutschland etc.) variieren die Rassen, die als besonders häufig betroffen genannt werden.
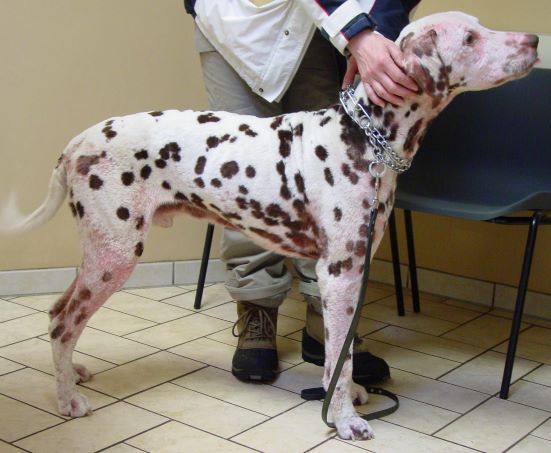
Generell scheinen aber Terrierrassen (v.a. Yorkshire, Westhighland White, Cairn, Jack Russel), Dalmatiner, Boxer, DSH, Labrador und Golden Retriever, Französische und Englische Bulldogge, Shar-Pei, Mops, Rhodesian Ridgeback und Shih Tzu zu den besonders prädestinierten Rassen zu gehören.
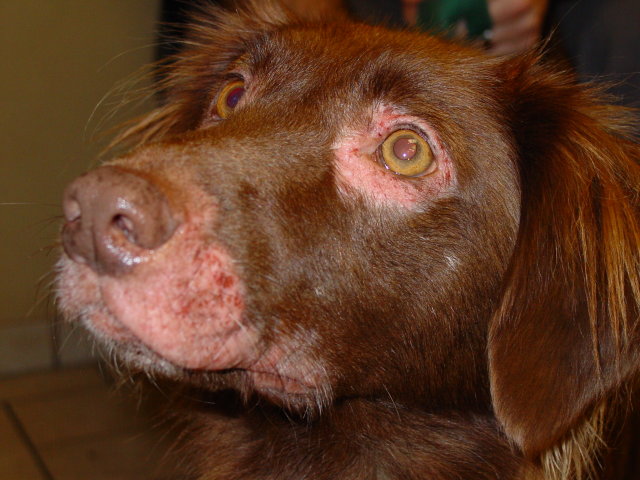
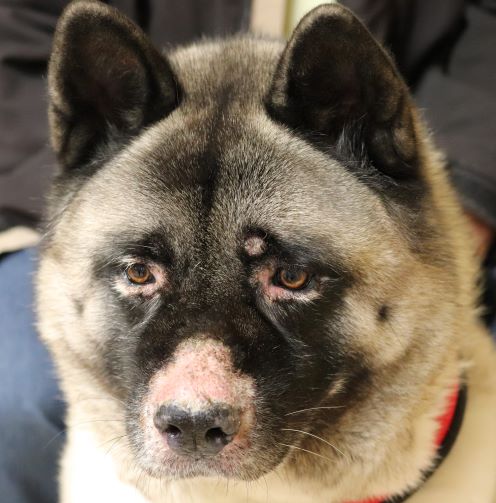
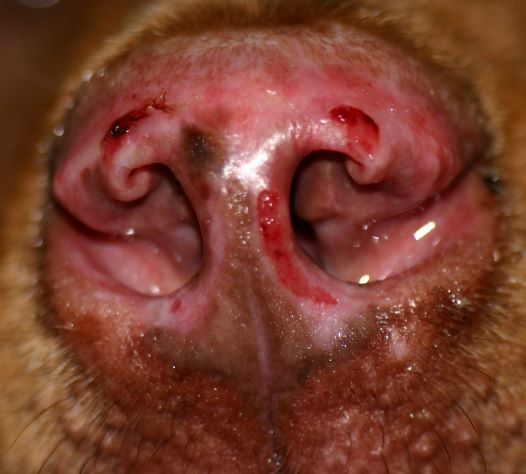
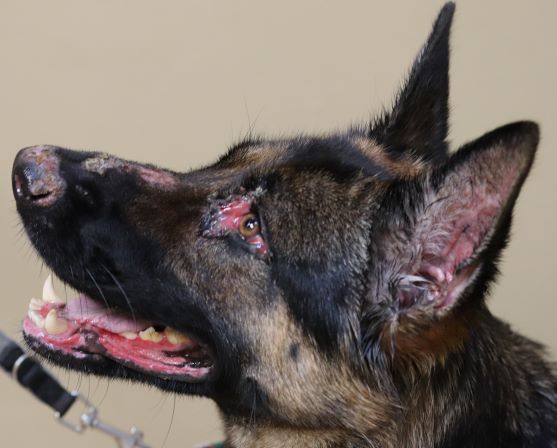
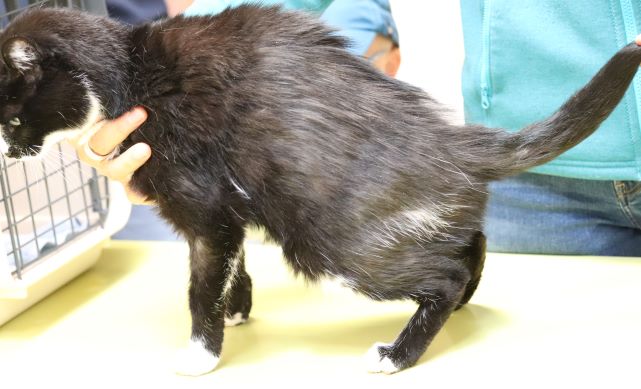
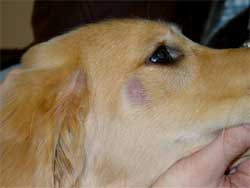
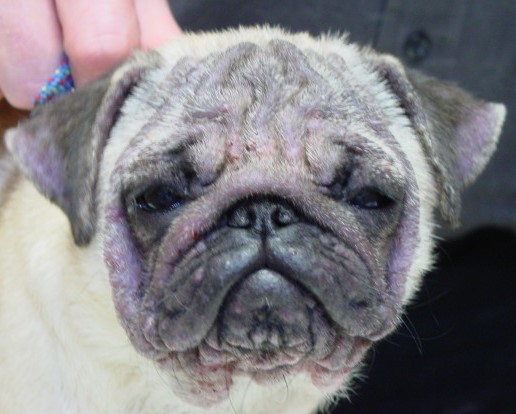
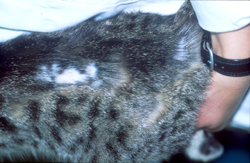
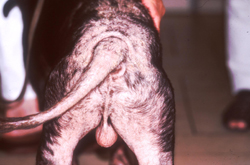
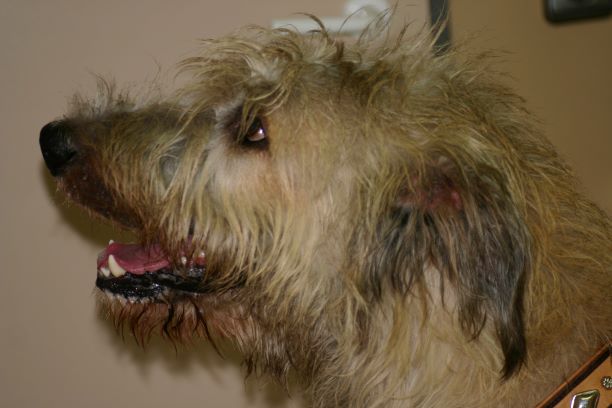
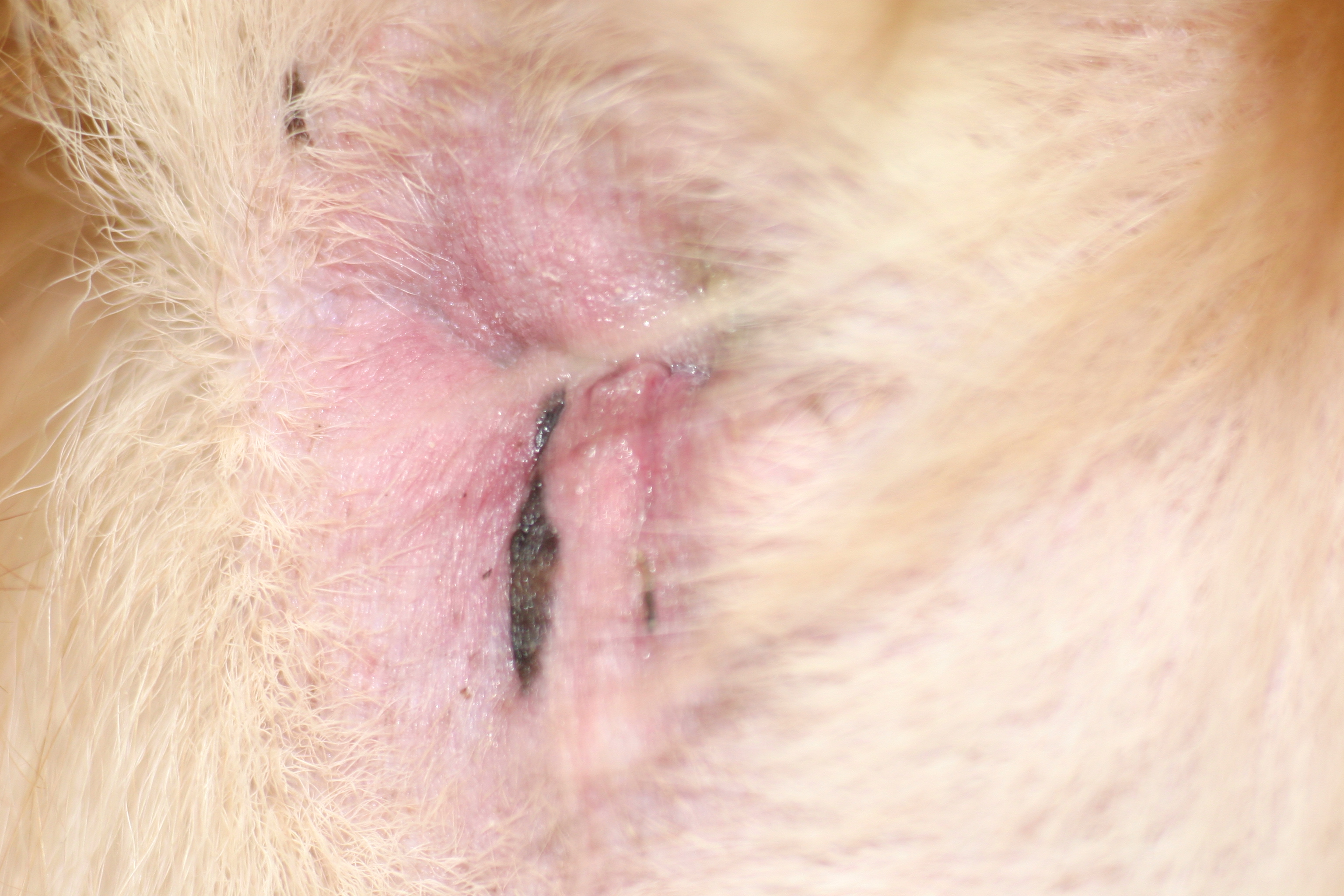
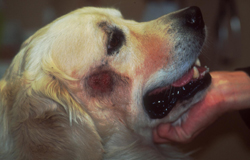
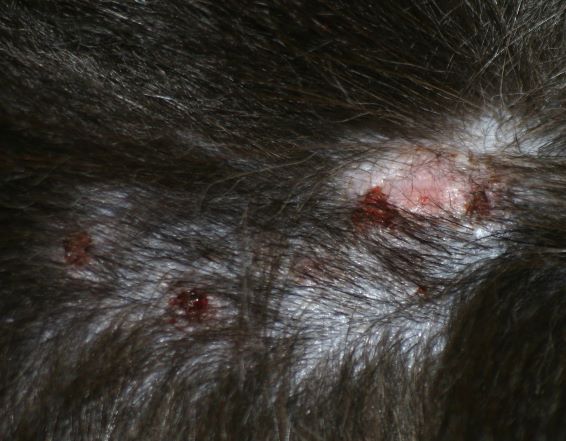
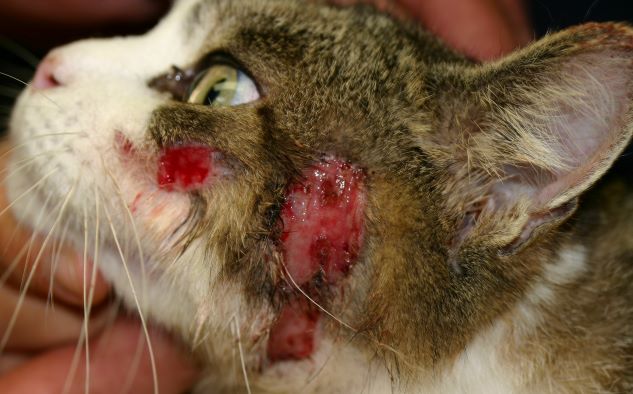
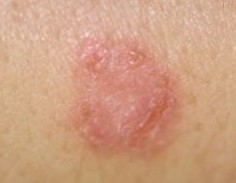
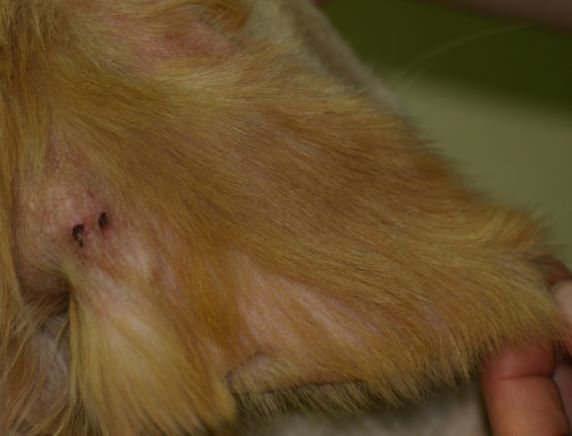
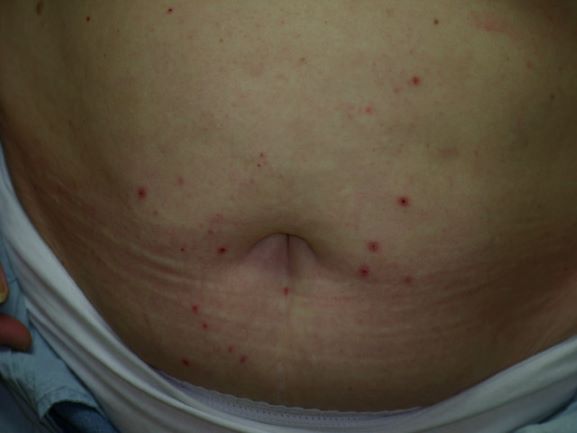
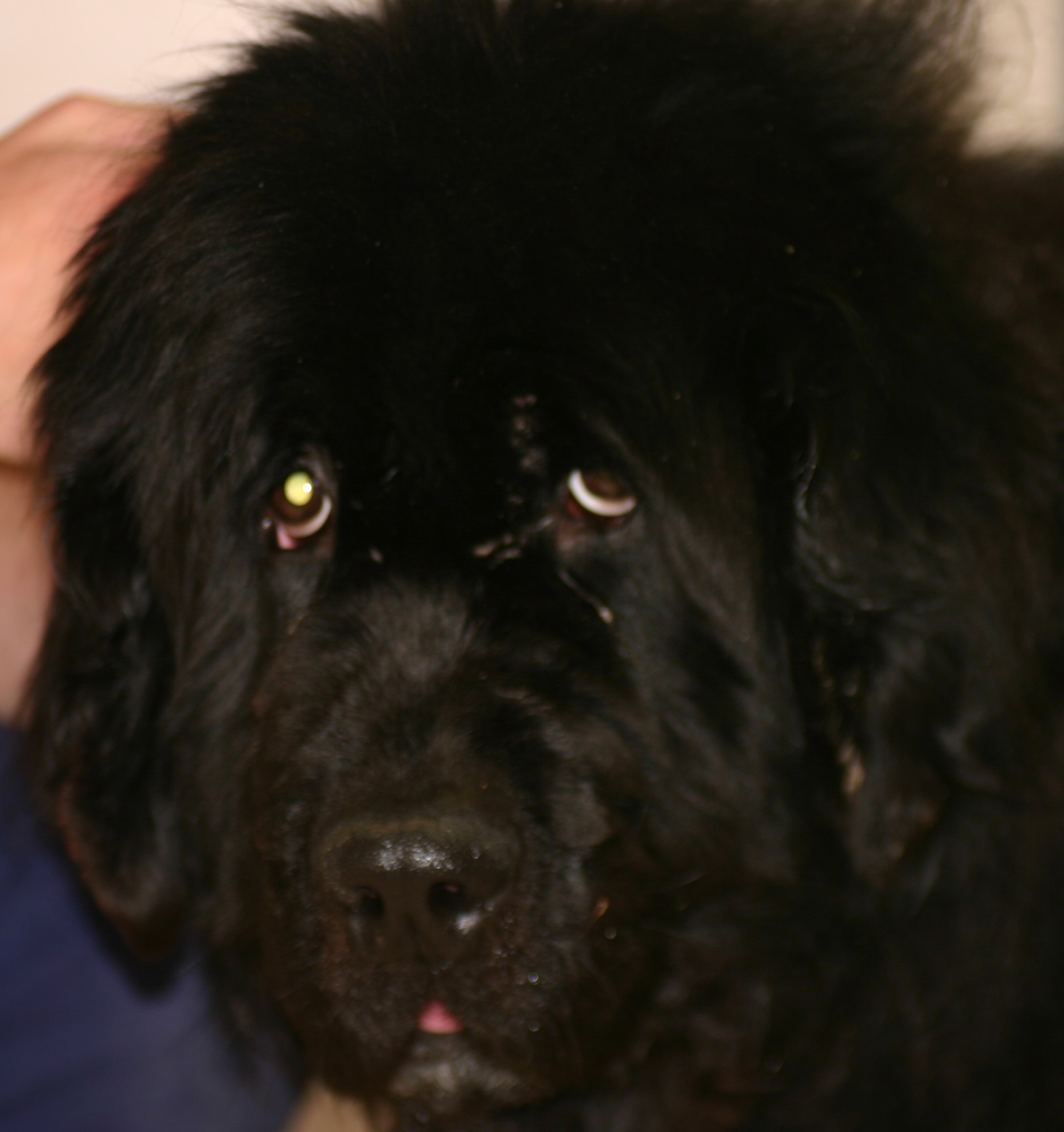
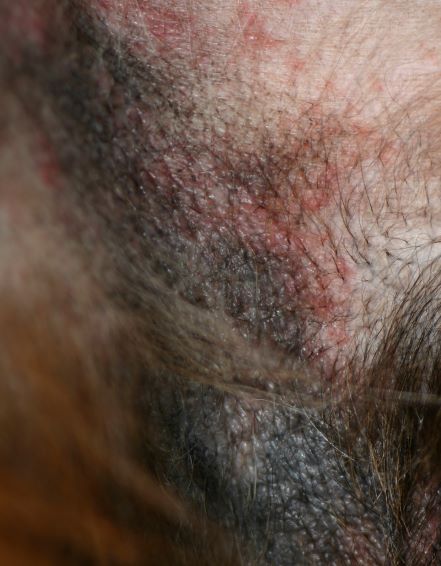
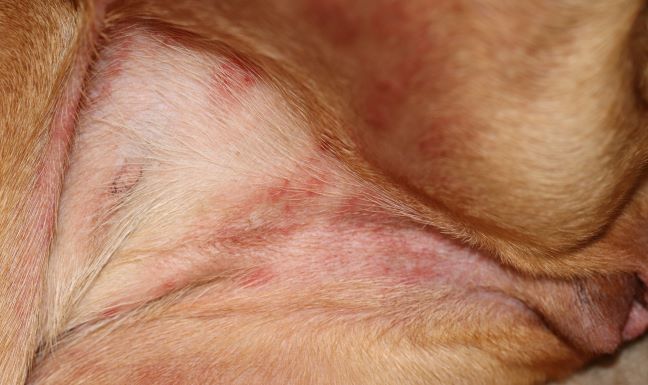
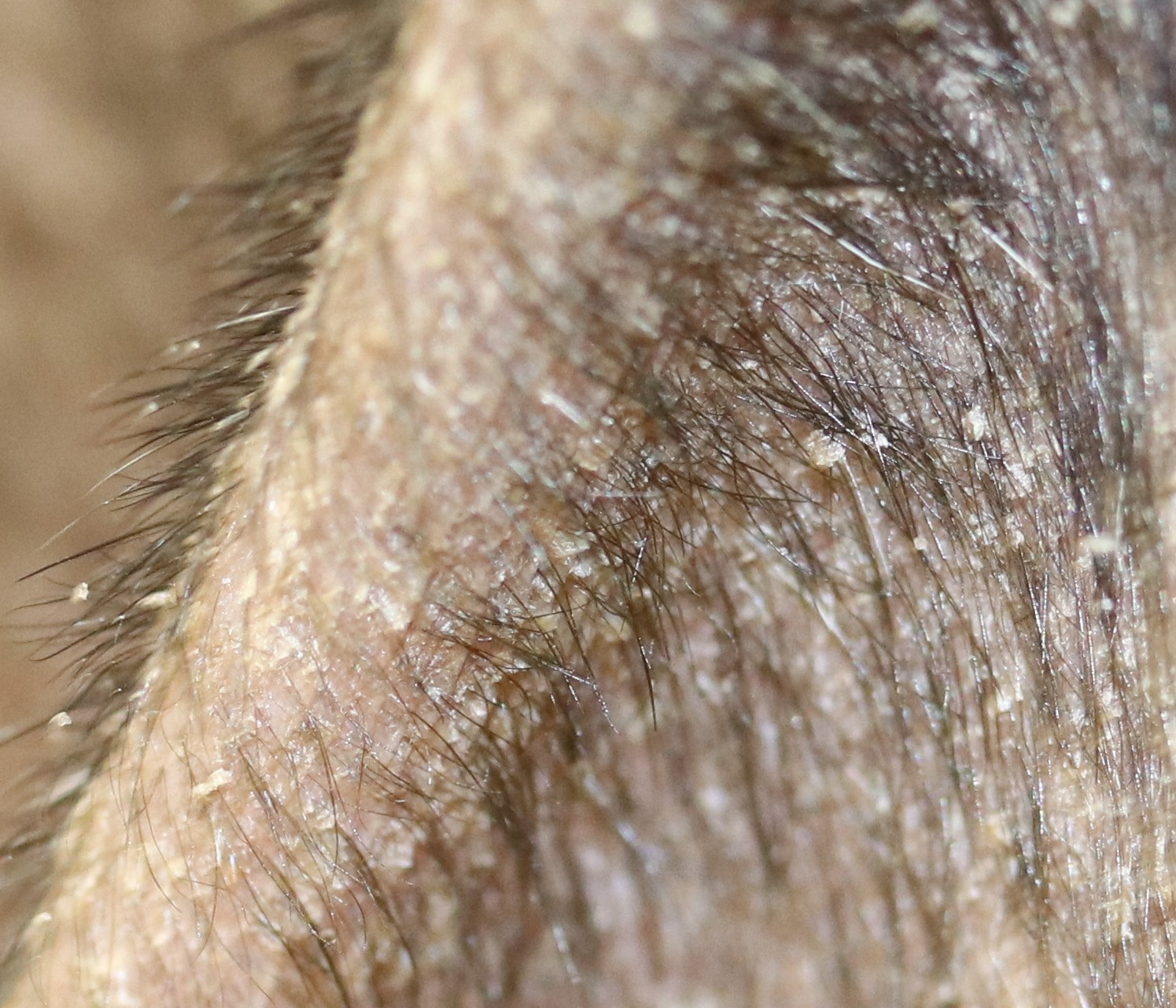
Typische Veränderungen bei der CAD: der Juckreiz im Gesichtsbereich, insbesondere im Lid-, Lippen- und Kinnbereich, führt zu Exkoriationen und Fellverlust, später zu Sekundärinfektionen
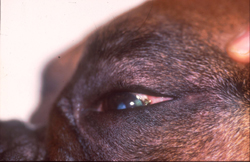
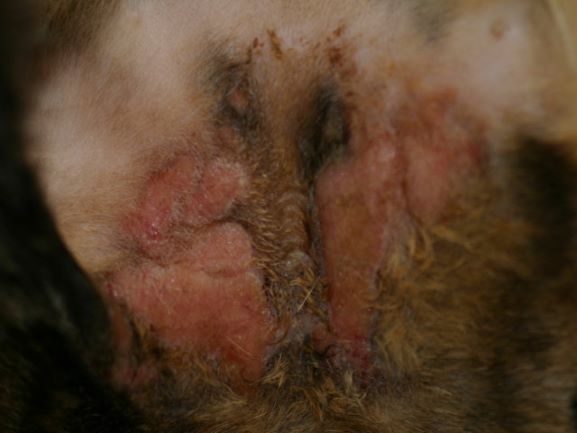
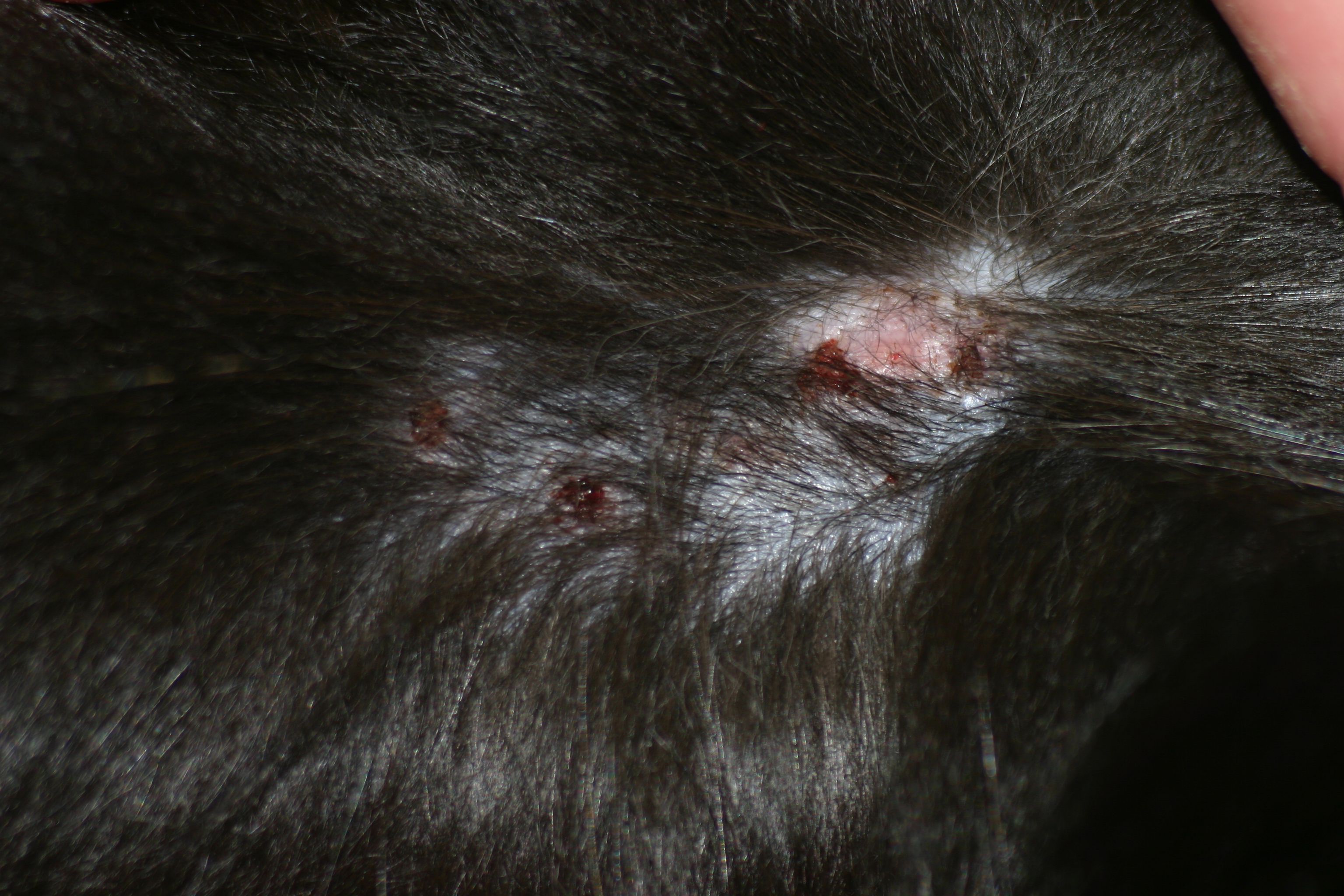
Chronische Veränderungen mit "Brillenbildung" im Lidbereich infolge Juckreiz und Sekundärinfektionen
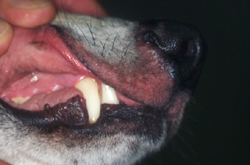
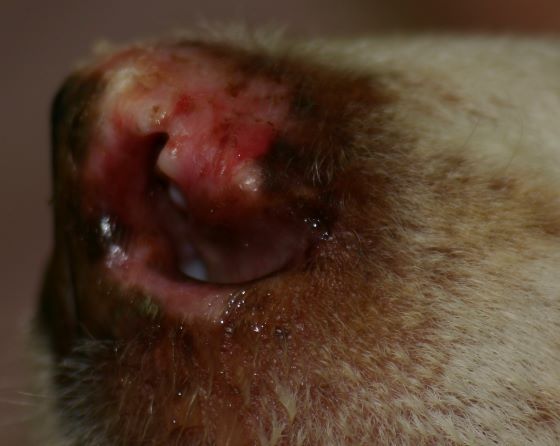
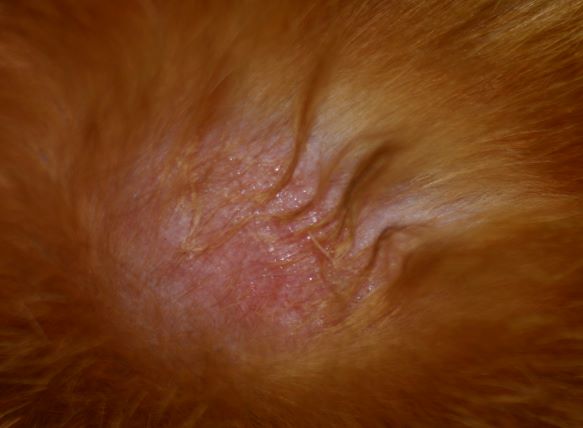
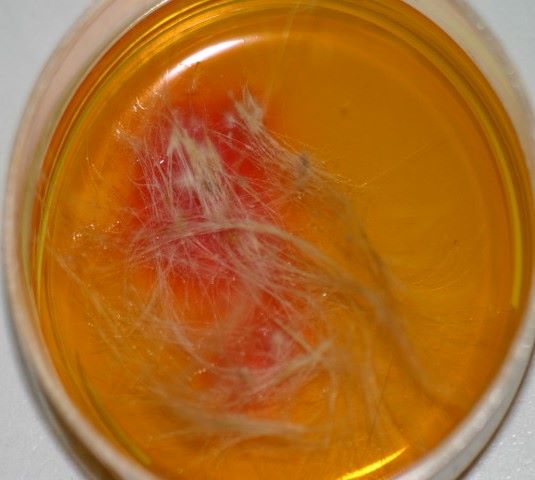
Rötungen und Juckreiz im Lippenbereich mit abgescheuerten Haaren sind typische Symptome einer CAD
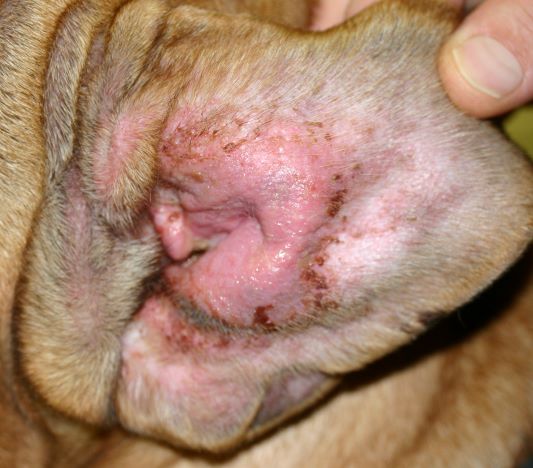
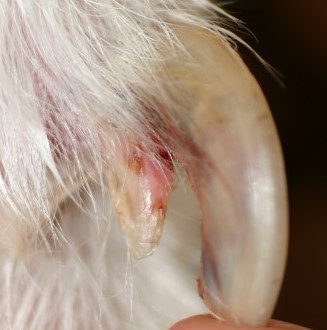
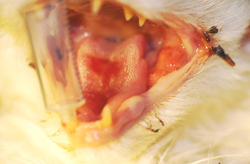
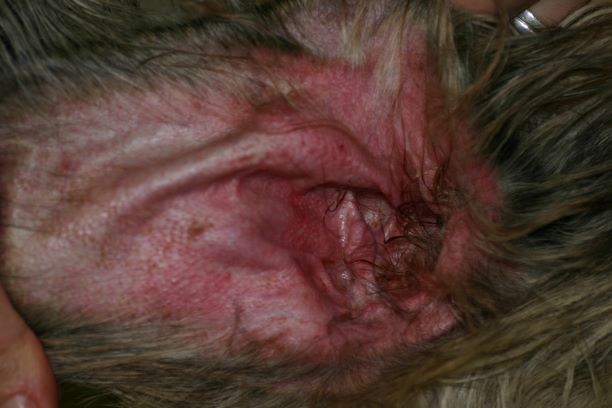
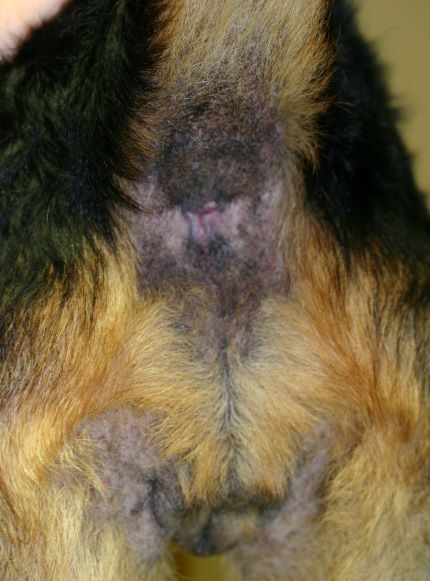
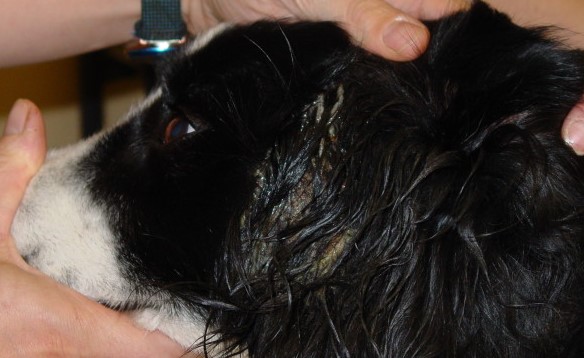
Im Frühstadium einer CAD treten Rötungen und Juckreiz insbesondere der Innenseite der Ohrmuschel und um die Gehörgangsöffnung auf, später folgen Ohrentzündungen - die CAD ist neben der Futterunverträglichkeit/-allergie die häufigste Ursache von chronischen oder rezidivierenden Otitiden
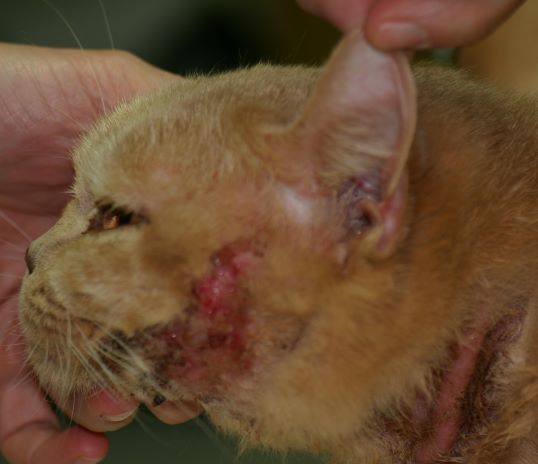
Für Katzen gibt es keine bekannten Rassenprädispositionen.
Es gibt eine deutliche Altersprädisposition: Etwa 75% der Hunde sind zwischen 1 und 3 Jahren alt, wenn sie erste Symptome entwickeln.
Der Beginn einer atopischen Dermatitis etwa im Welpenalter oder bei einem mittelalten oder älteren Hund ist also unwahrscheinlich - hier sind andere Ursachen wie beispielsweise Ektoparasiten sehr viel wahrscheinlicher.
Welche Symptome sind typisch?
Typische erste Symptome einer CAD sind Juckreiz und Rötung ohne Hautveränderungen, was vor nicht allzu langer Zeit zu der Diagnose "Pruritus sine materia" (Juckreiz ohne Grund) führte und als psychische Erkrankung oder Verhaltensauffälligkeit angesehen und entsprechend therapiert wurde.

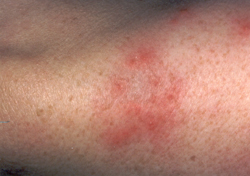
Rötung und Juckreiz, hier im Gesichtsbereich, sind die ersten Symptome bei einer CAD
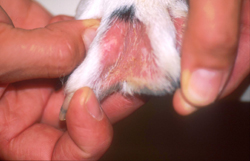
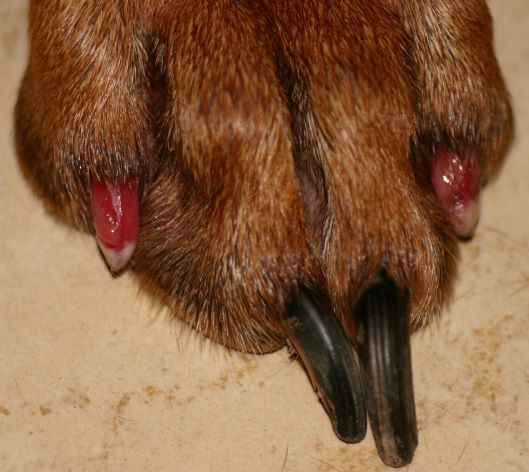
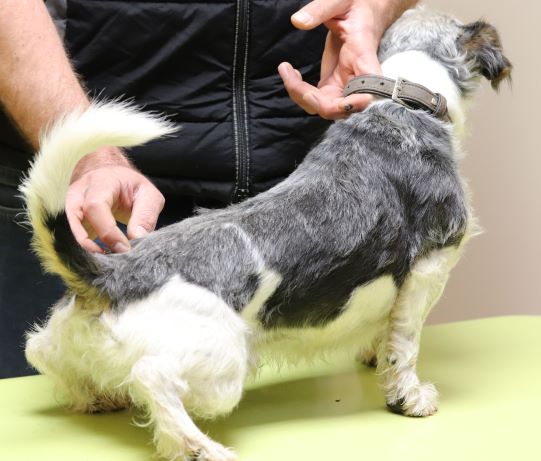
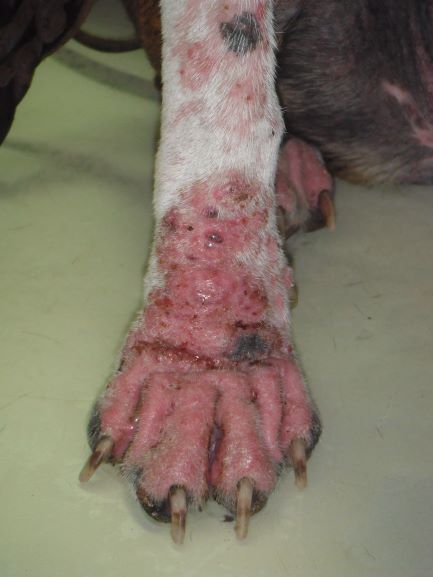
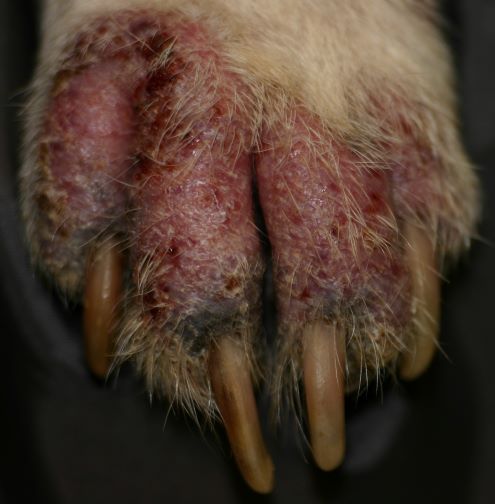
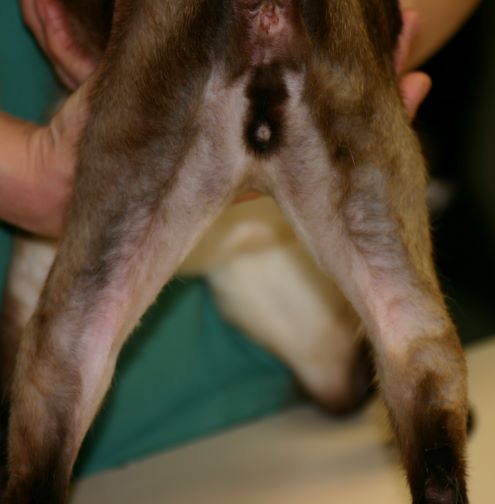
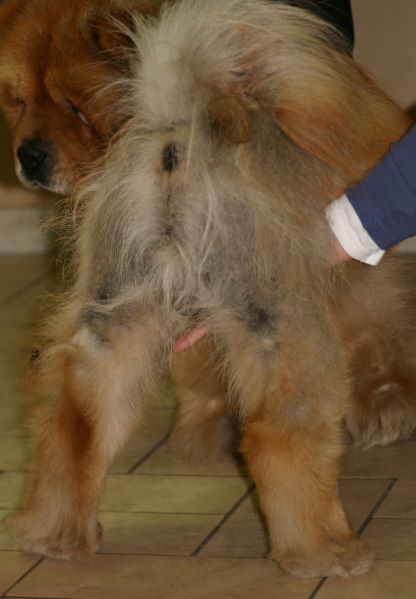
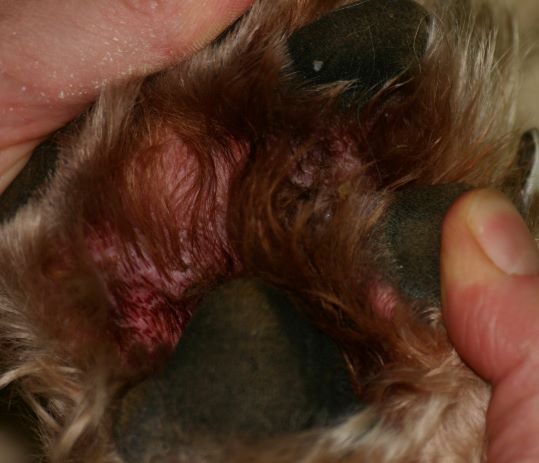
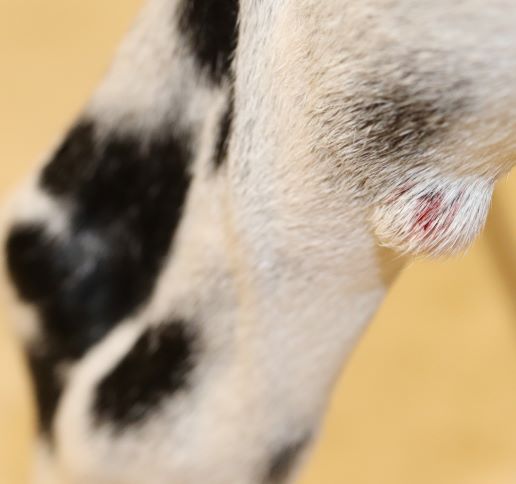
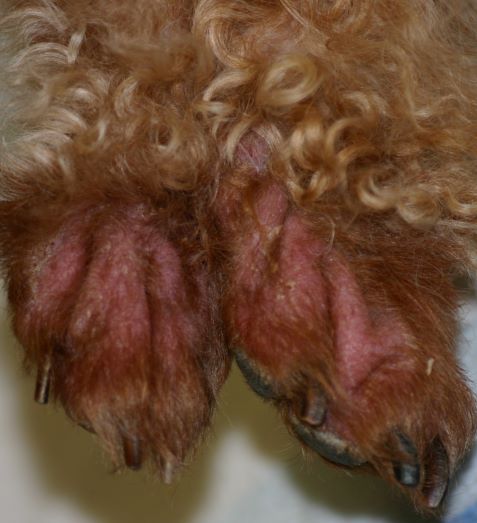
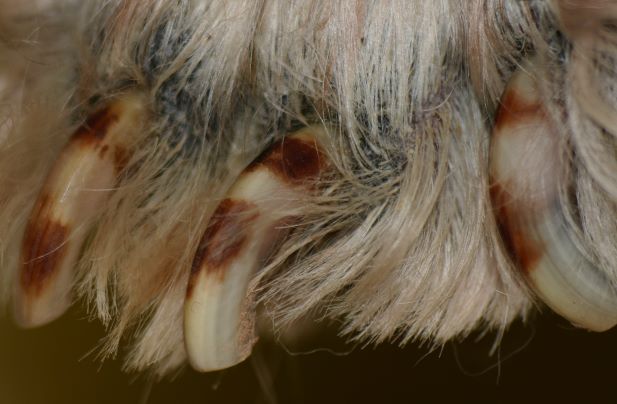
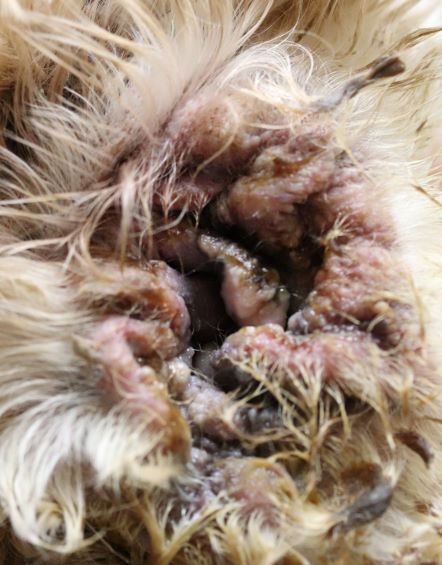
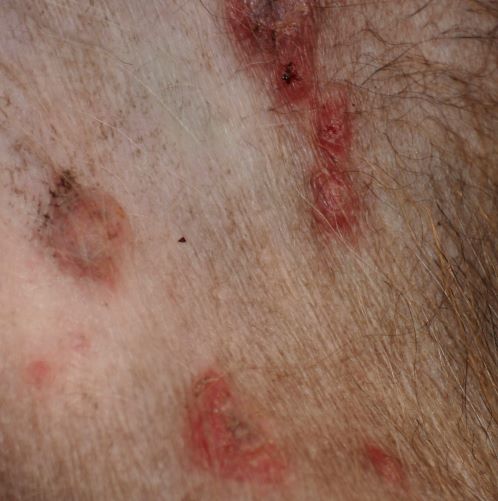
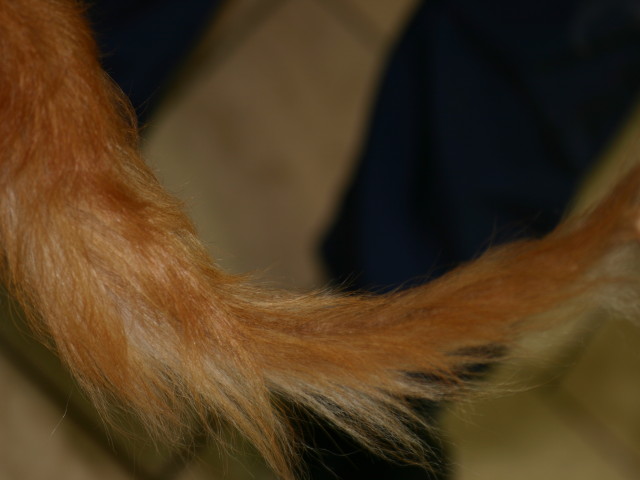
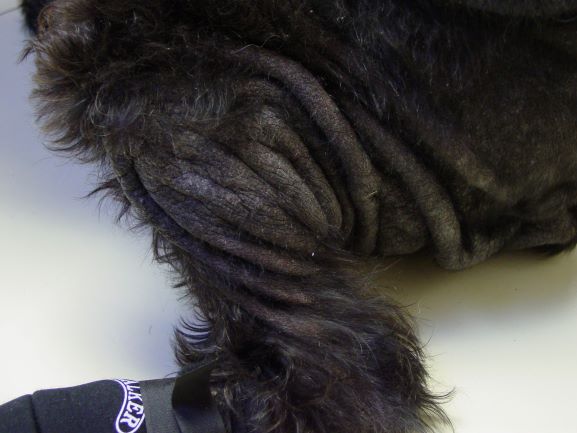
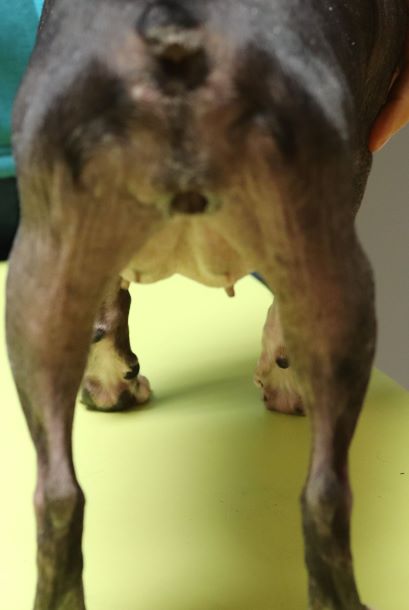
Rötungen und Juckreiz und später Entzündungen im Zwischenzehenbereich, ebenfalls einer typischen Lokalisation bei CAD
 i
i
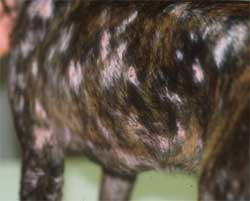
Im Gegensatz etwa zur Sarcoptesräude sind bei der CAD die Beugebereiche der Gliedmaßen betroffen
Der Juckreiz hat ein typisches Verteilungsmuster, er betrifft v.a. Gesicht (Lidbereich, Kinn, Lefzen), Ohren und Pfoten (Zwischenzehenbereich und Pfotenunterseite), ferner Achseln, Bauch, Innenschenkel und Beugestellen der Gliedmaßen (Ellenbeugen, Sprunggelenksbeuge).
Juckreiz im Analbereich ist selten (eher bei Futterunverträglichkeit/-allergie), der Rücken ist nicht betroffen.
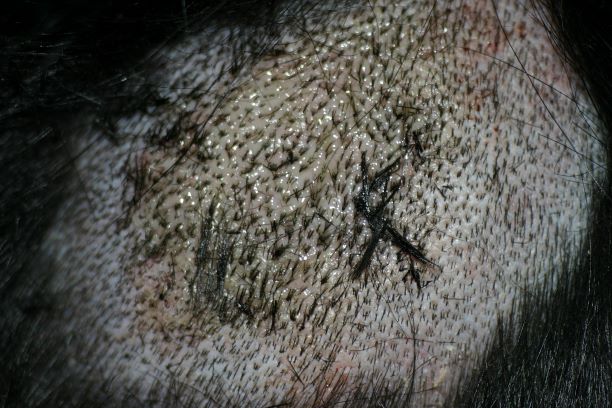
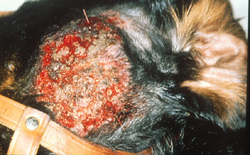
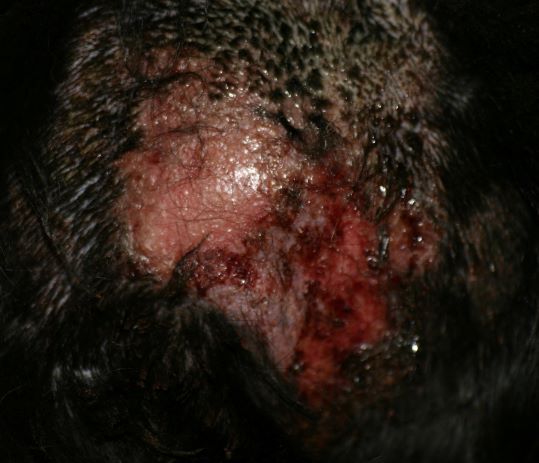
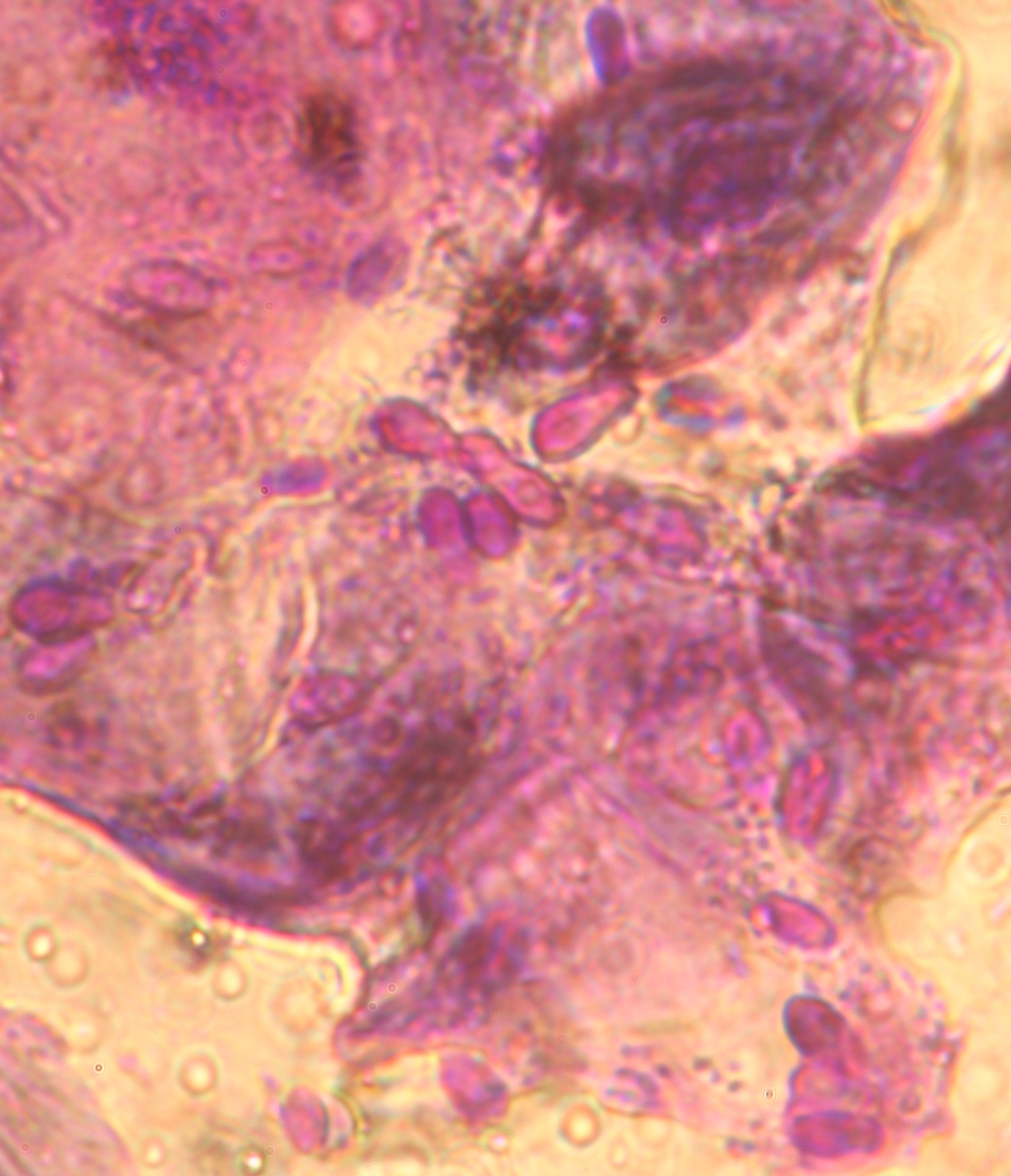
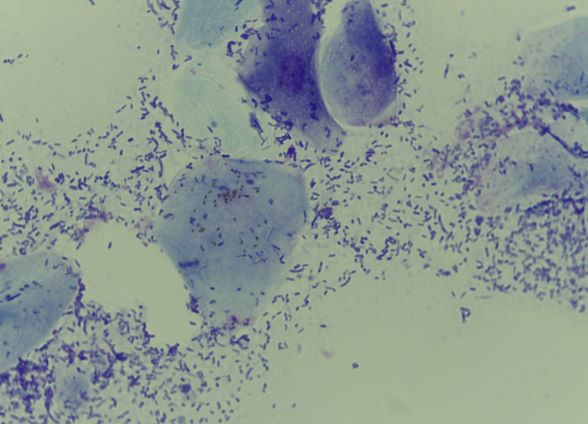
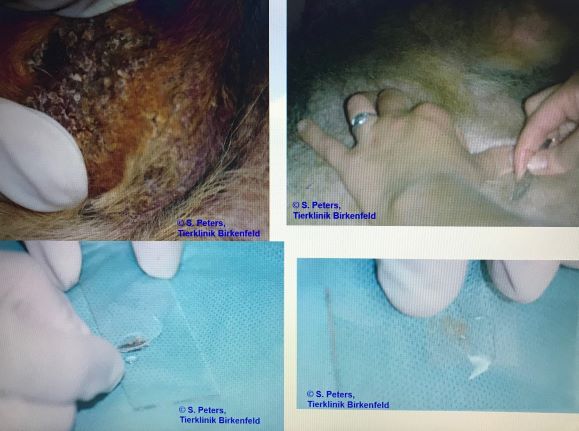
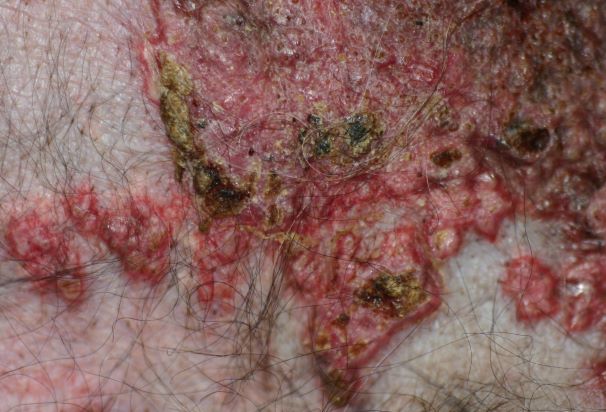
Sehr schnell entwickeln sich infolge Juckreiz und Selbsttraumatisierung dann Entzündungen mit --> Bakterien und/oder --> Hefepilzen mit ihren typischen Symptomen (Pusteln, Krusten, Haarverlust ...), vermehrte Schuppenbildung und schließlich chronische Hautveränderungen mit Haarlosigkeit, Verdickung und Schwarzfärbung der Haut, ranzigem Geruch etc.
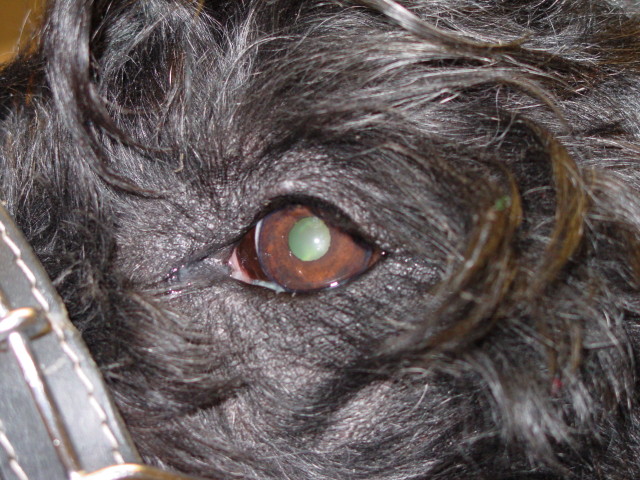
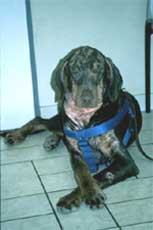
Chronische, stark juckende, mit Hefepilzen (Malassezien) sekundär infizierte Blepharitis (Lidentzündung) bei einem Patienten mit CAD, der über Jahre hinweg nur mit Cortison-Spritzen therapiert wurde
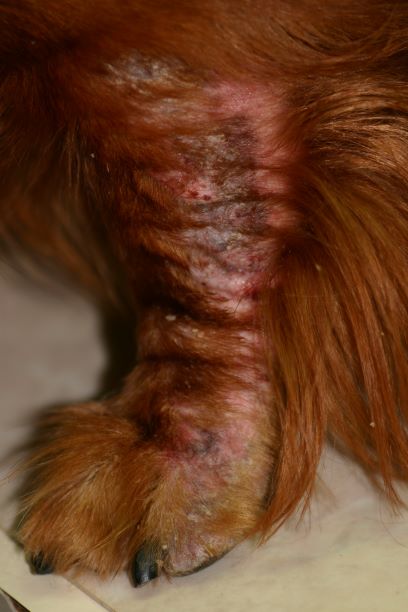
Auch chronische oder chronisch-wiederkehrende Ohrentzündungen oder Pfotenentzündungen werden häufig festgestellt.
Wie wird die Diagnose gestellt?
Die Diagnose wird nicht mit Haut- oder Bluttests, sondern klinisch gestellt: Der Hauttierarzt/die Hauttierärztin nimmt eine ausführliche Vorgeschichte auf, untersucht den Patienten, schließt andere Ursachen für Juckreiz und Hautprobleme (vor allem Ektoparasiten!) aus, berücksichtigt auch Alter und Rasse des Patienten.
Zur klinischen Diagnose gibt es sogenannte diagnostische Kriterien, die letztlich helfen, die Diagnose CAD mit hoher Sensitivität und Spezifität zu stellen (weiterführende Informationen unter www.icada.org; der ICADA ist das international committee of allergic diseases in animals).
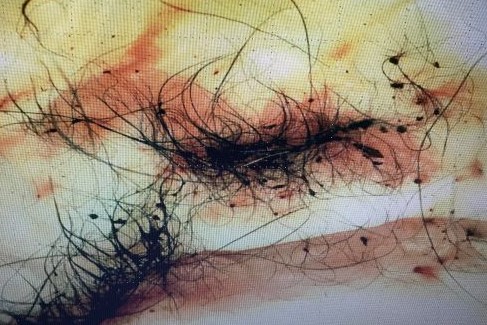
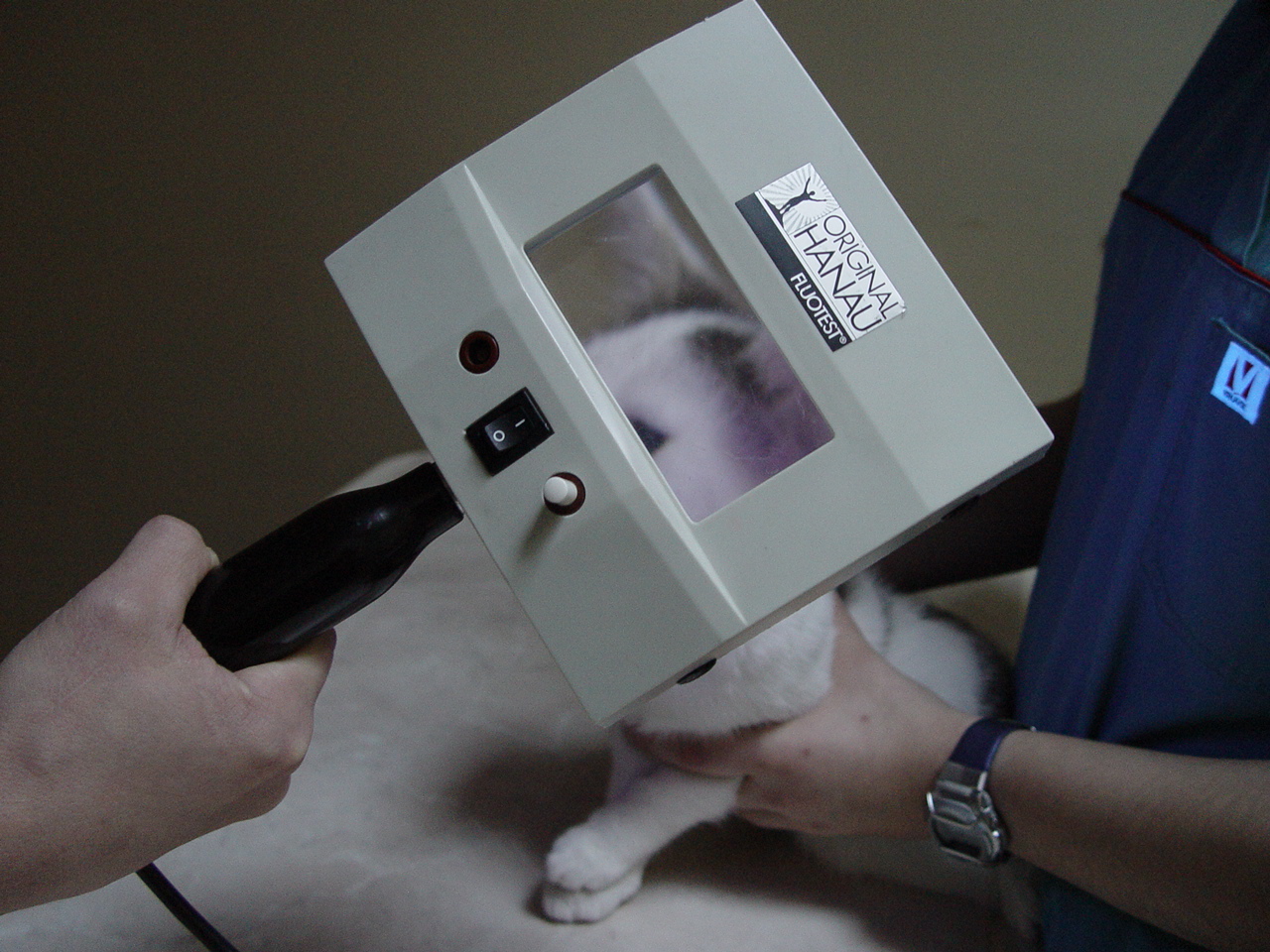
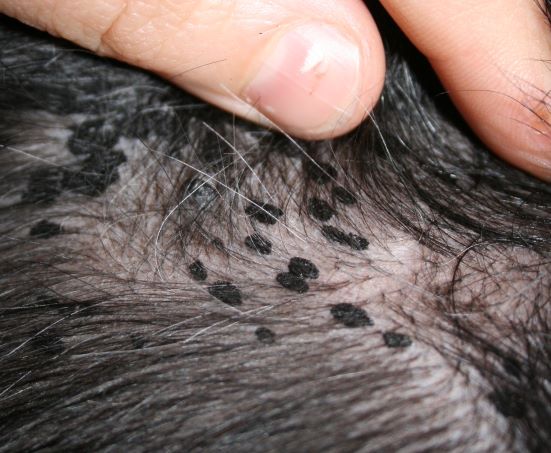
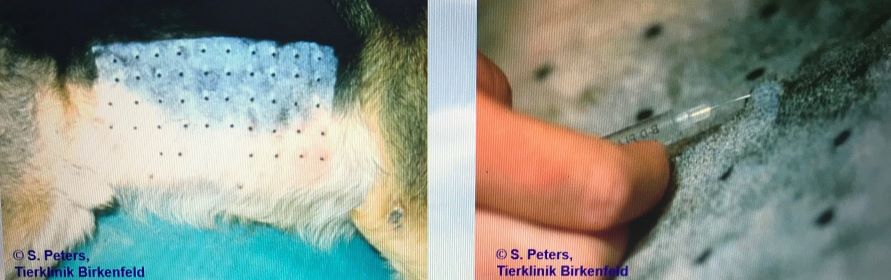
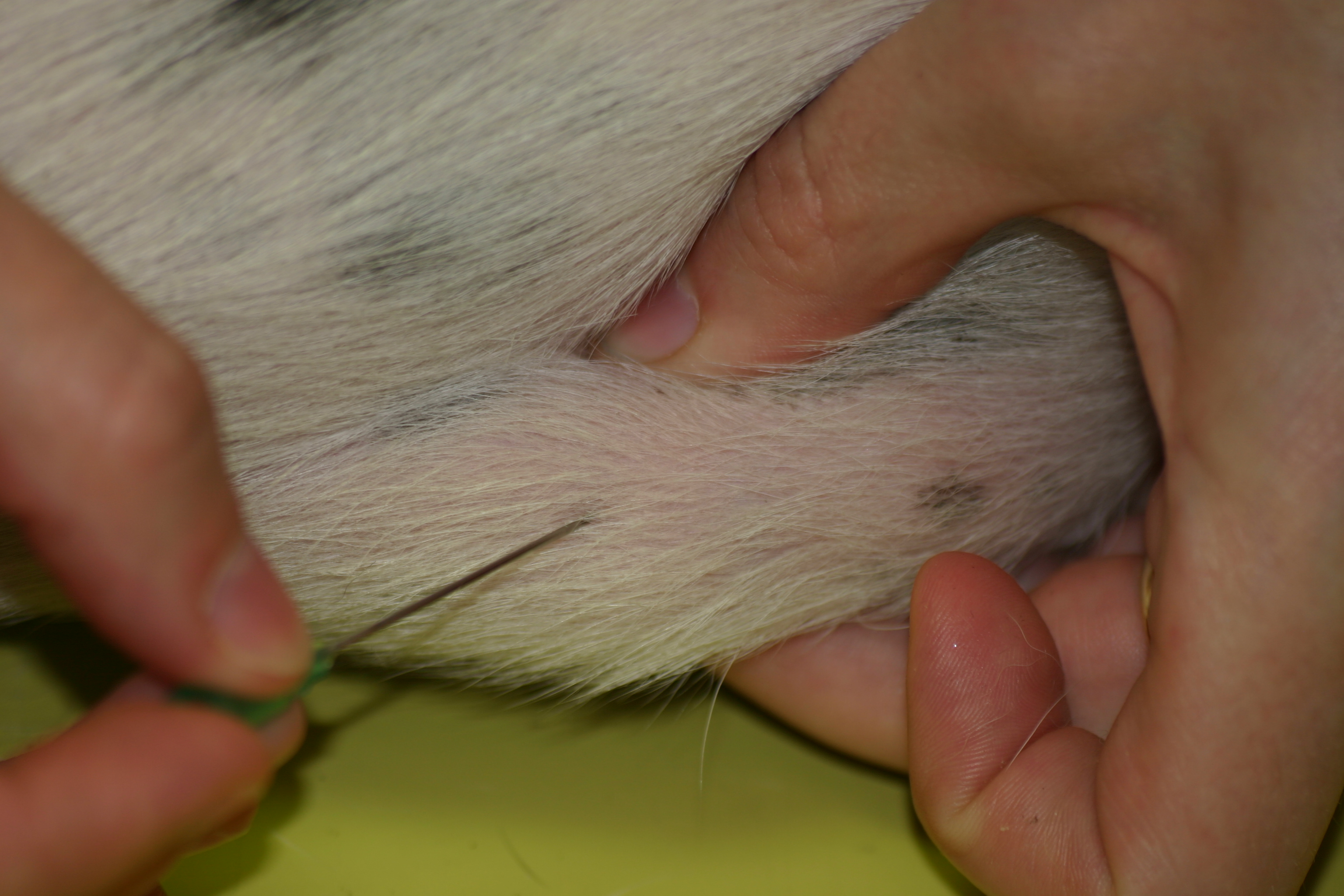
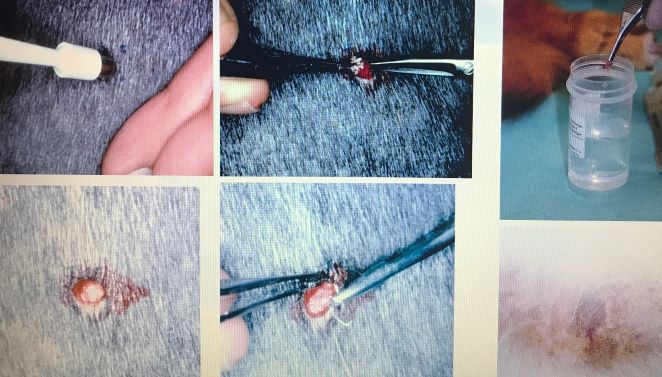
Ist die Diagnose CAD dann gestellt, können die Auslöser mittels spezifischer Testverfahren identifiziert werden (entweder mit dem Intrakutantest oder mit dem bereits erwähnten Fc Epsilon-Rezeptor-Test im Blut).
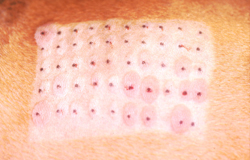
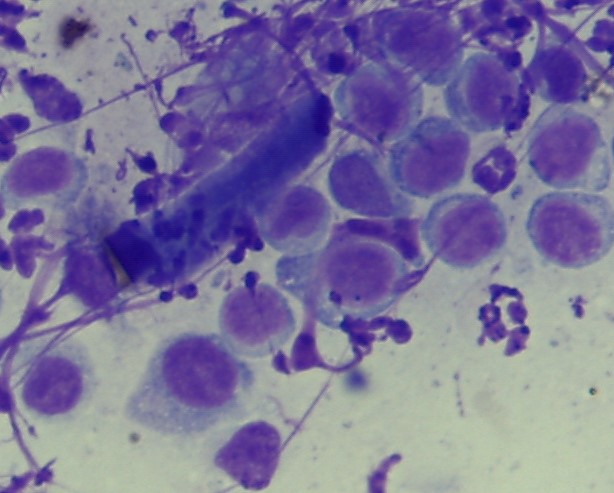
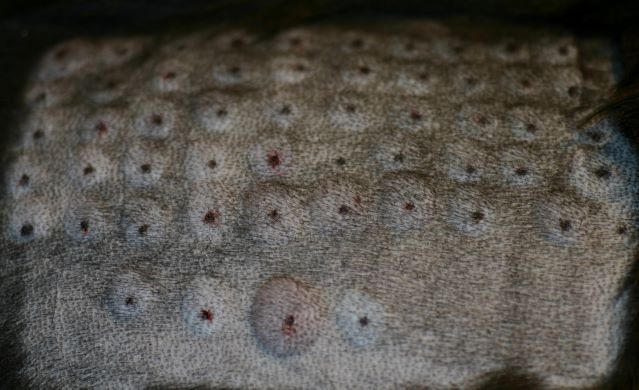
Positiver Intrakutantest, oben links Positiv- und Negativkontrolle; positive Resultate auf verschiedene Gräser, Löwenzahn, Unkräuter sowie auf Hausstaubmilben und Epithelien
Positive Ergebnisse in den genannten Tests müssen mit den Symptomen des Patienten vereinbar sein. Das heißt, die Auslöser müssen zu dem Zeitpunkt und an dem Ort auch mit dem Tier in Kontakt kommen, wo es die Symptome zeigt.
Auch gesunde Tiere können beispielsweise eine positive Reaktion auf Hausstaubmilben im Allergietest zeigen, wenn sie im Haus gehalten werden und somit ständig mit den Milben in Kontakt kommen.
Zeigt der Hund Juckreiz nur im Sommer und nur, wenn er draußen ist, ist dies auch bei einem positiven Testergebnis nicht mit einer "Hausstaubmilbenallergie" zu erklären: Hausstaubmilben gibt es nur im Haus, und die klinischen Symptome einer Hausstaubmilbenallergie äußern sich vorwiegend in der kalten Jahreszeit (etwa ab September bis März/April) und nur im Haus, insbesondere im Schlafzimmer und im oder um das Bett, wo die höchste Konzentration der sich von menschlichen Hautschuppen ernährenden Hausstaubmilben zu finden ist.
Behandlung der caninen atopischen Dermatitis
Die erfolgreiche Behandlung der CAD ist multimodal und individuell, sie kann eine besondere Herausforderung für Tierhalter*in und Tierarzt/Tierärztin gleichermaßen darstellen. Gute Kenntnisse über diese Erkrankung, Erfahrung und eine enge und langfristige Zusammenarbeit sind Voraussetzung für den Erfolg. Nach derzeitigem Wissensstand ist eine CAD zwar hervorragend behandelbar, aber nicht heilbar.
In der Regel werden verschiedene Behandlungsstrategien miteinander kombiniert (multimodale Therapie). Dies bedeutet konkret: Allergenvermeidung bzw. Allergenreduktion, falls möglich, allergenspezifische Immuntherapie ("Desensibilisierung"), symptomatische Therapie von Entzündung und Juckreiz, die Therapie von Sekundärinfektionen und eine Verbesserung der Barrierefunktion der Haut. Auch diese Maßnahmen werden an den Verlauf der Erkrankung angepasst und eventuell modifiziert, beispielsweise wenn bei saisonalen Allergien ein Allergieschub in der Pollenflugzeit auftritt.
In vielen Fällen ist das vorrangige Ziel bei der Behandlung der CAD erst einmal eine Linderung des quälenden, oft schon chronischen Juckreizes, welcher die Hauptbeschwerde bei dieser Erkrankung darstellt.
Die CAD ist eine multifaktorielle Erkrankung. Aeroallergene, v.a. von Hausstaubmilben, aber auch von unterschiedlichen Pollen, werden beim Hund als Primärfaktoren bei der Entstehung der CAD angesehen. Sie gelangen über die Luft auf die Haut und werden dort nach dem Durchdringen der Epidermalbarriere von sogenannten Antigen-präsentierenden Zellen erkannt und an Entzündungszellen weitergereicht.
Daneben können Nahrungsmittelallergene (insbesondere solche, die eine strukturelle Ähnlichkeit mit den auslösenden Pollen aufweisen) eine Vermehrung von Bakterien und Malassezien (Hefepilzen) auf der Haut fördern - beide gehören zur normalen Hautflora. Schwitzen, Feuchtigkeit auf der Haut, Wärmebelastung, trockene Haut, Defekte der epidermalen Barrierefunktion sowie psychogene Faktoren wie Nervosität, Stress oder Langeweile können zur Entwicklung und klinischen Manifestation der Erkrankung beitragen (Fig. 1).
Derartige Faktoren werden aggravierende Faktoren genannt. Sie kommen sekundär wie auch unabhängig zur CAD vor, senken die Juckreizschwelle in unterschiedlichem Maße und sollten in der Regel als erstes behandelt werden. Wenn beispielsweise eine bakterielle Überbesiedlung der Haut diagnostiziert wird, sollte man zuerst eine antibakterielle Therapie und, falls angezeigt und gewünscht, erst danach eine ASIT mit den für diesen Patienten relevanten Allergenen durchführen. Ein schrittweises Ausschalten der aggravierenden Faktoren trägt dazu bei, deren Rolle bei der Stärke des Juckreizes zu ermitteln.
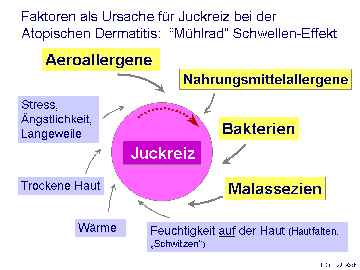
Fig.1: Nicht-parasitärer Juckreiz beim Hund:
Viele "aggravierende Faktoren" tragen in unterschiedlichem Maße zur Schwere der klinischen Symptome der CAD bei (Mühlrad-Schwelleneffekt).
Für eine erfolgreiche Behandlung der AD stehen folgende Behandlungsverfahren zur Verfügung:
(1) Vermeidung/Verminderung spezifischer Allergene (Aeroallergene, aber auch Futtermittel- und Insektenallergene)
(2) Allergenspezifische Immuntherapie (ASIT, "Desensibilisierung")
(3) symptomatische Behandlung von Juckreiz und Entzündungen
a) orale Behandlung
b) örtliche Behandlung
(4) Behandlung aggravierender Faktoren und Besserung der Barrierefunktion

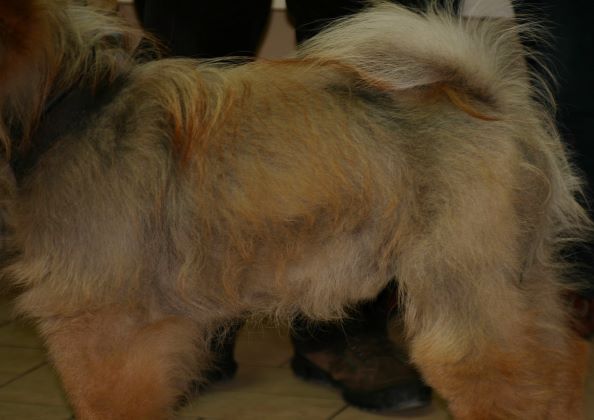
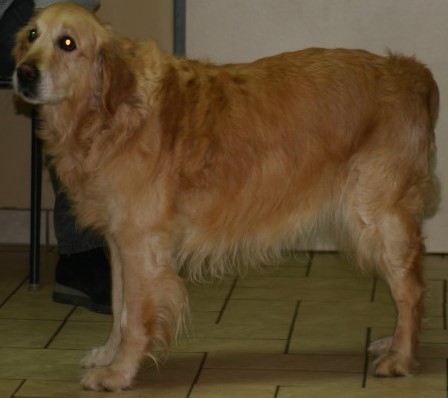
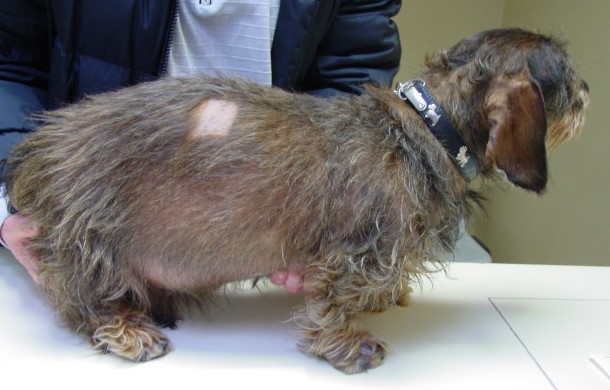
Labrador mit chronischen Veränderungen einer CAD - neben der ASIT muss natürlich bei der multimodalen Therapie auch eine Behandlung der Sekundärinfektionen erfolgen und die Hautbarriere soweit wie möglich hergestellt werden
Die Behandlung bei übermäßiger Proliferation der normalen Hautflora erfolgt mit antimikrobiellen Wirkstoffen. In leichten Fällen bzw. bei oberflächlichen Infektionen reichen örtliche Behandlungen in der Regel aus. Verwendet werden medizinische (wirkstoffhaltige) Shampoos, ergänzt durch entsprechende Tücher, Pads, Schäume, Lösungen oder Puder, die zusätzlich zur Shampootherapie verwendet werden und für eine kontinuierliche Behandlung der entsprechenden Bereiche mit den entsprechenden Wirkstoffen sorgen.
Müssen zusätzlich Antibiotika eingesetzt werden (nach strenger Indikationsstellung), sollte die Therapiedauer nicht unter 21 Tagen liegen (Faustregel für oberflächliche Infektionen: 7 Tage länger als das komplette Abheilen, mindestens aber 21 Tage). Ketokonazol und andere hefepilzwirksame Mittel in Tablettenform werden bei ausgedehnten oder schweren Malassezien-Infektionen verordnet. Die Auswahl der benötigten Wirkstoffe bzw. Präparate richtet sich nach den Befunden der zytologischen Untersuchung.
Zur Therapie trockener Haut und der defekten Barrierefunktion der Epidermis eignen sich ungesättigte Fettsäuren (oral verabreicht) sowie Feuchtigkeitsspender und Emollientien zur örtlichen Anwendung, ebenso wie Spot on-Präparate oder Sprays, die der Zusammensetzung der Interzellularsubstanz nachempfunden sind und helfen sollen, den "Mörtel" in der epidermalen "Mauer" zu verbessern.
Weitere Inhaltsstoffe werden mittlerweile eingesetzt, um die Neigung zu Sekundärinfektionen zu vermindern und so die Abwehr zu verbessern, beispielsweise antimikrobielle Peptide oder auch Substanzen, die die Produktion antimikrobieller Peptide durch die Haut selbst anregen sollen.
Neu sind auch Mittel, die das kutane Mikrobiom, also die Zusammensetzung der Keimflora auf der Hautoberfläche beim jeweiligen Hund, modifizieren sollen. Sie werden in Sprays oder auch oral eingesetzt und bestehen vorwiegend aus verschiedenen Lactobacillen, die die für die bakteriellen Sekundärinfektionen verantwortlichen Staphylokokken zurückdrängen sollen.
Psychogene Faktoren wie Stress, Ängstlichkeit oder Langeweile tragen zur klinischen Erkrankung der CAD bei und sollten nicht unterschätzt werden. Verhaltenstherapie, viel Bewegung, Übungen, Agility training, Spielzeug, ein neuer Spielgefährte oder andere Abwechslungen erlauben in vielen Fällen, die Schwelle, bei der Juckreiz durch Mehrfachbelastungen ausgelöst wird, anzuheben.
Die vollständige Vermeidung von Allergenen aus der Umgebung ist selten möglich. Zur Reduktion von Hausstaubmilben können praktische Maßnahmen wie häufiges Lüften der Räume, Herabsetzen der Raumtemperatur, Ersetzen von Teppichböden durch nicht textile Bodenbeläge, Ersatz oder Bezug über Kissen oder Decke im Körbchen ("encasing"), aber auch verschiedene Hausstaubmilben-wirksame Sprays eingesetzt werden.
Bei der Allergen-spezifischen Immuntherapie (ASIT) als derzeit einziger kausaler (ursächlicher) Behandlungsmethode soll das Immunsystem eine Toleranz gegenüber den eigentlich harmlosen Dingen in der Umgebung, auf die es überschießend reagiert, ausbilden. Hierzu werden die relevanten Allergene für den jeweiligen Hund ausgewählt und in zwei Phasen appliziert: in der sogenannten Einleitungsphase wird zunächst eine kleine Menge der stark verdünnten Allergene appliziert und dann allmählich die Menge der Allergene sowie die Intervalle zwischen den Behandlungen gesteigert. In der zweiten Phase, der sogenannten Erhaltungsphase, wird dann eine gleichbleibende Menge in den gleichen Abständen verabreicht.
Gebräuchlich für diese Therapie, die beim Hund sehr gut wirksam und verträglich ist, ist die Verabreichung der Allergene in Form von subkutanen Spritzen. Neuerdings werden auch Lösungen für die orale (sublinguale) Form angeboten, die allerdings täglich und möglichst zur selben Zeit appliziert werden müssen.
Bis zum klinisch sichtbaren Erfolg einer ASIT vergehen etwa 3-8 Monate, die Erfolgsrate liegt bei etwa 80 Prozent - vorausgesetzt, die Diagnose stimmt und es wurden auch die für den Patienten relevanten Allergene ausgewählt.
Stellt sich der gewünschte Erfolg ein, sollte die ASIT unbedingt als Dauertherapie fortgesetzt werden, eventuell dann in etwas längeren Intervallen zwischen den einzelnen Injektionen (beispielsweise statt alle 4 dann alle 5-6 Wochen): Mittlerweile ist nachgewiesen, dass es bei einer erfolgreichen ASIT zu einer Veränderung der Immunreaktion kommt und statt IgE dann IgG produziert wird. Dieses verursacht keine Mastzelldegranulation bei Allergenkontakt und die entsprechenden klinischen Folgen. Doch das Verschieben der Reaktion von IgE nach IgG gelingt nur, wenn die Allergenmischung weiter verabreicht wird. Wird die ASIT abgebrochen, etwa weil der Hund scheinbar geheilt ist, kommt es unterschiedlich schnell wieder zur IgE-Produktion mit den entsprechenden Konsequenzen.
Die Resultate der ASIT hängen ab von der Qualität des spezifischen Allergens, seinem Nachweis durch ein entsprechendes Testverfahren, der Auswahl und Qualität der Allergenlösung, gleichzeitig vorliegenden aggravierenden Faktoren, der Menge spezifischer Allergene in der Umgebung - und vor allem von der korrekten Diagnose und Durchführung der Therapie und der Kooperation von Tierhalter*in und Tierarzt/Tierärztin.
Zur symptomatischen Behandlung von Entzündung und Juckreiz stehen u.a. die folgenden Substanzen zur Verfügung:
a. Glucocorticoide (Cortison)
Diese Substanzgruppe stellt die klassische Behandlungsmethode bei Juckreiz und Entzündung dar, ist schnell wirksam, billig und effektiv (in mehr als 85% der Fälle). Wegen der zahlreichen Nebenwirkungen (--> Cushing) sollte eine Langzeitbehandlung möglichst vermieden oder zumindest mit anderen Mitteln die benötigte Cortisondosis möglichst niedrig gehalten werden.
Oral: nach Möglichkeit Kurzzeitcorticoide (Prednison/Prednisolon), zunächst täglich, dann jeden 2. oder 3. Tag, eine wirksame Minimaldosierung kann entsprechend der Wirkung ermittelt werden (Reduktion von Nebenwirkungen). Sie können kombiniert werden mit --> essentiellen Fettsäuren und --> Antihistaminika, Substanzen, die alleine in der Therapie einer CAD nicht gut wirksam sind, aber einen "Cortison-sparenden Effekt" zeigen und so die benötigte Cortisondosis und damit die Nebenwirkungen reduzieren.
Örtlich: Cremes, Lösungen oder Sprays, zuerst hochwirksame, danach schwachwirksame Wirkstoffe 1-2x tgl., evtl. auch jeden 2. oder 3. Tag. Am besten sind sogenannte Diester-Verbindungen, die in der Haut wirksam und dann gleich wieder abgebaut werden (z.B. Hydrocortisonaceponat).
b. Ciclosporin A (CsA)
Es ist ein immunsuppressiver Wirkstoff, der ähnlich gut und effektiv bei der Behandlung der CAD wirkt wie Cortison (Wirksamkeit in ca. 85% der Fälle), aber auch bei zahlreichen anderen immunvermittelten bzw. autoimmunen Erkrankungen eingesetzt wird. CsA wird in Tablettenform oder als Flüssigkeit gegeben, die Wirkung zeigt sich allerdings erst nach 2-4 Wochen. Die Kosten sind deutlich höher als bei Corticoiden, die Nebenwirkungen sind geringer als bei diesen.
c. Oclacitinib
Oclacitinib wirkt ähnlich schnell und effektiv wie Corticoide. Es hemmt die Janus 1-Kinase, einen Transportmechanismus an der Zelle, über den zahlreiche bei Allergien wichtige Zytokine (Botenstoffe) ihre Wirkung entfalten. Da Oclacitinib bei einer Wirksamkeit von mindestens 85% nur eine kurze Halbwertszeit zeigt, wird es nicht nur zur schnellen Linderung von allergischen Schüben geschätzt, sondern auch - dann oft in niedrigerer Dosierung - für die Dauertherapie einer CAD eingesetzt und wird für beide Indikationen vom ICADA empfohlen.
Wegen der Flexibilität bei der Anwendung (schnelle und gute Wirksamkeit, kurze Wirkdauer, kein Ausschleichen) wird es auch häufig flankierend in der Anfangsphase einer ASIT oder einer Eliminationsdiät eingesetzt.
d. Lokivetmab (monoklonaler Antikörper gegen Interleukin 31 (IL-31))
Lokivetmab ist der derzeit einzige monoklonale Antikörper in der Tiermedizin - also ein kleines Eiweiß, das subkutan injiziert wird und nur an IL-31 bindet. Es ist die spezifischste Möglichkeit, allergischen Juckreiz zu behandeln. Auch hier liegt die Wirksamkeit bei mindestens 85%. Die Wirkung tritt in der Regel innerhalb einer Tages ein. Nach der Injektion bindet Lokivetmab das IL-31 für durchschnittlich einen Monat, dann wird es wie jedes andere Protein in seine Aminosäuren zerlegt, abgebaut und recycelt. Il-31 ist ein Schlüssel-Zytokin, das nach heutigem Wissenstand nur bei allergischen Tieren vorkommt und direkt Juckreiz auslöst. Lokivetmab kann bei Tieren jeder Altersgruppe, bei allen Vor- und Begleiterkrankungen und gleichzeitig mit allen anderen Medikamenten eingesetzt werden.
e. Antihistaminika
Eingesetzt werden die sogenannten Antihistaminika der 2. Generation, vor allem Ceterizin, in Tablettenform. Sie sind sehr gut verträglich und kostengünstig, allerdings als alleinige Therapie von allergischem Juckreiz nur bei rund 30% der Hunde wirksam. Bei einer bestehenden Sekundärinfektion mit Bakterien und/oder Hefepilzen wirken sie nicht, diese muss zuerst therapiert werden. Häufig wird Ceterizin zum "Cortison-Sparen" eingesetzt.
f. Essentielle Fettsäuren
Für essentielle Fettsäuren, vor allem Omega 3- und Omega 6-Fettsäuren (v.a. aus Fischöl, Nachtkerzenöl) gilt ähnliches wie für Antihistaminika: Als alleinige Therapie gegen allergischen Juckreiz sind sie nur in wenigen und leichten Fällen wirksam, überdies erst nach 4-6 Wochen. Sie werden aber ebenfalls zum "Cortisonsparen" eingesetzt und helfen zusätzlich mit, die Barrierefunktion der Haut zu verbessern. Auch bei einer Therapie mit Ciclosporin A kann die gleichzeitige Gabe von essentiellen Fettsäuren nachweislich die benötigte Dosis reduzieren.
g. Mittel zur Lokaltherapie: Shampoos, Lösungen, Wipes, Spot-ons etc.
Grundsätzlich ist der Einsatz von Shampoos bei Patienten mit CAD hilfreich, da bereits durch das Shampoonieren Allergene von Haut und Fell entfernt werden können, die dann natürlich nicht mehr durch die Haut eindringen und eine allergische Reaktion auslösen können. Bestehen keine weiteren Probleme wie Sekundärinfektionen oder trockene Haut, kann ein mildes, speziell für die Haut des Hundes abgestimmtes Shampoo verwendet werden.
Gezielt eingesetzte medizinische Shampoos, oft mit passenden Conditionern, helfen bei der Therapie von Sekundärinfektionen mit Bakterien und/oder Hefepilzen. Zwischen den Shampoo-Behandlungen kann der antimikrobielle Effekt durch wirkstoffhaltige Tücher, Pads, Lösungen, Puder etc. aufrecht erhalten werden.
Da Patienten mit CAD einen erhöhten Wasserverlust über die Haut zeigen und dementsprechend zu trockener Haut neigen (was wiederum die Barrierefunktion verschlechtert), gibt es Shampoos und Spülungen speziell für diese Indikation. Ergänzt wird der Effekt durch Sprays oder Spot-ons, die der Zusammensetzung der Interzellularsubstanz (dem "Mörtel" der Epidermis) entsprechen und damit die Barrierefunktion zusätzlich verbessern.
Neuere Entwicklungen insbesondere in Shampoos sind bestimmte Zuckerverbindungen, die die Bindung von Bakterien und Hefepilzen an die Keratinozyten der Haut erschweren und damit die Entstehung von Infektionen reduzieren helfen. Zu nennen ist auch der Einsatz von spezifischen antimikrobiellen Peptiden insbesondere in Shampoos, sowie die sogenannte Defensin-Technologie, mit der die hauteigene Produktion antimikrobieller Substanzen gesteigert werden soll.
Unspezifisch und nur für kurze Zeit gegen Juckreiz wirksam ist das seit Jahrhunderten eingesetzt Hafermehl, das in Shampoos oft mit anderen Komponenten kombiniert wird.
Für jeden Patienten mit CAD wird von uns zusammen mit den Tierhalter*innen ein individueller und multimodaler Behandlungsplan erstellt.








 i
i